目录
公式计算理论
薄透镜视差理论公式
(概括且通俗理解:极简化光学原件及路径以计算)
薄透镜:极简眼球模型,把 IOL 当成一片“没有厚度的镜片”
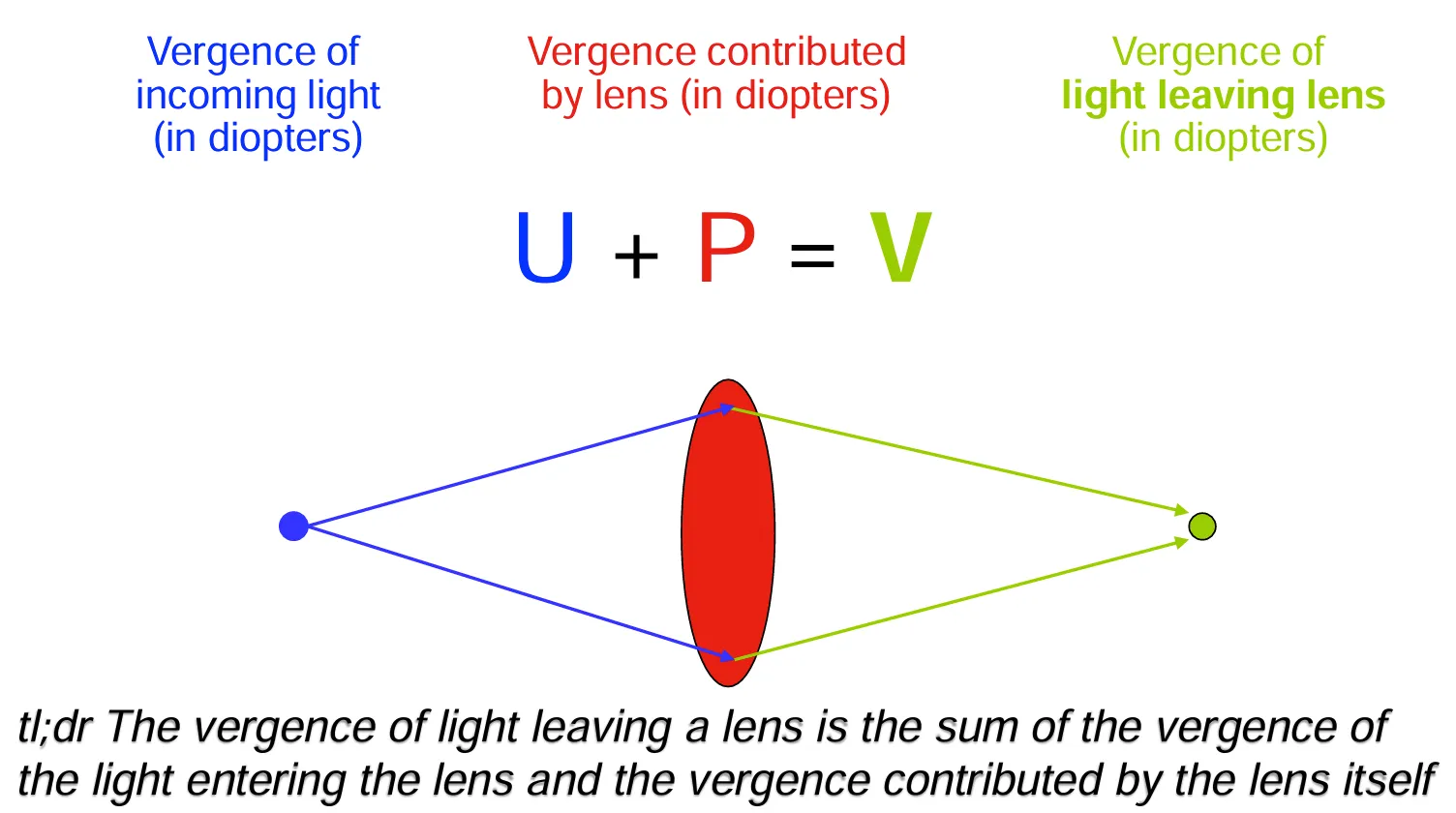
视差Vergence:
- 视:“看、成像、视觉”
- 差:不是位置差,而是“状态差 / 趋势差” 「个人理解”差”为:光线路径的变化程度」
视差是用一个量来描述光线当前的「聚散趋势」
- 视差为 0:光线处于平行状态,尚未表现出向某一成像点会聚的趋势。
- 视差为正值:光线已呈现会聚趋势,若保持当前状态,将在前方某一位置汇聚成像。
- 视差数值越大:光线的会聚程度越高,预期的汇聚位置距离当前位置越近。
视差法在 IOL 计算中的应用逻辑
- 设定入射光的初始视差(如远距离目标对应平行光,视差为 0 D);
- 光线经角膜折射后视差变化;
- 光线传播至 IOL 等效位置(ELP);
- IOL 折射后视差变化;
- 光线传播至视网膜平面;
- 反向求解 IOL 屈光力 通过设定最终视差满足成像条件(即光线恰好在视网膜平面聚焦),反向求解所需的人工晶状体屈光力
在整个过程中,视差作为描述光线聚散趋势的状态量,使得光线的传播与折射可以在统一的数学框架下逐步处理,从而避免直接处理复杂的光线几何路径。
[!note] 既然都是用理论光学推导,那么:
薄透镜视差理论公式(第三代)和传统理论公式有什么区别?
传统:计算时 IOL 位置通常设为固定值或极简经验值
薄透镜视差理论公式:明确提出并引入 ELP(有效晶体位置),并作为重要的可变预测量(通过可测得参数计算预测ELP)
👉🏻第三代公式之间的差别,主要在于它们对ELP的预测方法不同。
公式1:Hoffer-Q
核心思想:ELP 主要由眼轴决定
将 ELP 主要视为眼轴长度(AL)的函数。
基于临床观察认为:
- 短眼:IOL实际位置更偏前
- 长眼:IOL实际位置更偏后
在计算中:
- AL是ELP预测的核心变量
- 角膜曲率等因素仅作次要修正
优势
- 在 短眼(尤其AL<22mm) 中精度较好
局限
- 对前节结构(ACD、LT、WTW)利用有限
- 在极长眼轴中通常不如 SRK/T 或更新公式
- 不适用于屈光手术后角膜
公式2:Holladay-1
核心思想:Surgeon Factor(手术者因子)
Holladay 1 的最大特点是引入了Surgeon Factor(SF)
什么是Surgeon Factor?
- 表示某一手术者在其常规手术条件下,IOL平均的术后位置
- 本质上是对 ELP 的个体化校准
在计算中:
- ELP = Surgeon Factor 为基础
- 再根据:眼轴长度(AL)、角膜曲率(K)进行修正
优势
- 对单一术者而言,重复性好、稳定性高
- 便于进行个体化常数优化
- 在常规眼轴范围内表现可靠
局限
- 对前节结构参数利用有限
- 跨医生、跨中心的可比性相对较弱
- 在极端眼轴或复杂眼中准确度不佳
公式3:SRK/T
SRK/T = SRK(回归经验) + T(理论,Theoretical)
在计算中:ELP 并非由单一因素决定,而是:
- 以 眼轴长度(AL) 为主要依据
- 同时考虑 角膜曲率(K) 的影响
- 在理论模型基础上,引入经验性回归修正
优势
- 在 长眼轴中表现稳定
局限
- 对前节结构(ACD、LT、WTW)利用有限
- 在短眼中通常不如 Hoffer Q
- 在复杂眼中准确度不佳